Autorzy: dr Rajesh Kumar Bhola, Shubham Rastogi,
Thomas Gibelin, Sebastien Raimbault, Christophe Fudaly (2023)
Morfologia krwi (CBC) jest kluczowym punktem wyjścia w badaniach przesiewowych, diagnostyce i monitorowaniu postępu choroby lub terapii. Tradycyjne wskaźniki pełna morfologia krwi (CBC) dają obraz aktualnego stanu układu hematologicznego. Jednak sama analiza CBC nie pozwala na postawienie ostatecznej diagnozy. Do postawienia trafnej diagnozy konieczne jest jej połączenie z innymi badaniami, takimi jak biochemia, mikrobiologia, elektroforeza białek, immunofenotypowanie i inne, a także ocena obrazu klinicznego i historii choroby pacjenta.
Niemniej jednak informacje z parametrów CBC dają dobry pogląd na temat patologii pacjenta i mogą wskazać krytyczne sytuacje wymagające pilnych decyzji klinicznych i leczenia. Analiza CBC obejmuje kilka parametrów, niektóre z nich są liczone, a inne mierzone lub obliczane. Spośród nich analiza białych krwinek (WBC) jest bardzo przydatna do oceny stanu układu odpornościowego i wykrywania różnych rodzajów infekcji.
Leukocyty, zwane również białymi krwinkami (WBC), reprezentują wszystkie komórki układu odpornościowego krążące we krwi obwodowej, które biorą udział zarówno w odporności wrodzonej, jak i nabytej. Chronią one gospodarza przed patogenami lub nieprawidłowymi procesami fizjologicznymi. Badanie różnych składników komórkowych WBC nazywa się różnicowym liczeniem WBC lub DIFF (różnicowe). Formy niedojrzałe, nieprawidłowości morfologiczne lub obecność nieoczekiwanych komórek byłyby badane za pomocą różnicowego liczenia WBC. Parametry związane z analizą DIFF są zawsze zgłaszane zarówno w liczbach bezwzględnych, jak i procentach.
Analizatory hematologiczne HORIBA Medical oferują analizę DIFF z pełnym pokryciem pięciu rodzajów leukocytów (limfocytów, monocytów, neutrofili, eozynofili i bazofili). Analiza DIFF obejmuje również komórki niedojrzałe, takie jak niedojrzałe limfocyty (IML), niedojrzałe monocyty (IMM) i niedojrzałe granulocyty (IMG).
Limfocyty składają się z dwóch populacji: limfocytów B i limfocytów T. Limfocyty B wytwarzają przeciwciała, które służą do atakowania bakterii, wirusów i toksyn. Limfocyty T niszczą własne komórki organizmu, które zostały przejęte przez wirusy lub stały się nowotworowe. 1 Monocyt to komórka, która różnicuje się w populacje makrofagów i komórek dendrytycznych, aby regulować homeostazę komórkową, szczególnie w przypadku infekcji i stanu zapalnego. 2
Neutrofile są najliczniejszymi leukocytami we krwi krążącej, a te krótko żyjące komórki odgrywają kluczową rolę w obronie immunologicznej przed infekcjami bakteryjnymi. Eozynofile są odpowiedzialne za zwalczanie pasożytów wielokomórkowych i niektórych infekcji. Kontrolują również mechanizmy związane z alergiami i astmą. Bazofile są odpowiedzialne za reakcje zapalne podczas odpowiedzi immunologicznej, produkując związki takie jak histamina i serotonina, które wywołują stan zapalny, ale także heparynę, która zapobiega krzepnięciu krwi. Mogą być zaangażowane w ostre i przewlekłe choroby alergiczne.
Te populacje, poza bazofilami, można łatwo zwizualizować na matrycy LMNE analizatorów hematologicznych Yumizen (rysunek 1). W tej matrycy ekstynkcja optyczna (oś Y) jest nanoszona na objętości (oś X), tworząc reprezentację z kilkoma skupiskami komórek. Z matrycy LMNE wyprowadzono dwa dodatkowe parametry: limfocyty atypowe (ALY) i duże niedojrzałe komórki (LIC), które grupują odpowiednio strefy niedojrzałych limfocytów, granulocytów i monocytów.
Rysunek 1: Macierz LMNE i nazwy odpowiadających jej stref
Układ odpornościowy składa się z trzech rodzajów komórek granulocytarnych: eozynofili, bazofili i neutrofili. Komórki te powstają w wyniku 6-etapowego procesu różnicowania w szpiku kostnym zwanego granulopoezą. Pierwszą rozpoznawalną komórką tego procesu różnicowania jest mieloblast. Pozostałe etapy w kolejności różnicowania to odpowiednio promielocyty, mielocyty, metamielocyty i komórki pasemkowate (ryc. 2).
Rycina 2: Zdjęcia mikroskopowe komórek linii neutrofilowej na każdym etapie granulopoezy
Niedojrzałe granulocyty reprezentują trzy populacje komórek: promielocyty, mielocyty i metamielocyty.
W warunkach fizjologicznych populacje te są nieobecne we krwi obwodowej, z wyjątkiem noworodków, a ich znaczna ilość powinna prowadzić do dalszych badań. Rzeczywiście, w niektórych przypadkach można zaobserwować wysoką populację niedojrzałych granulocytów we krwi obwodowej, zwaną również „przesunięciem w lewo”. Zwykle odzwierciedla to zwiększoną produkcję komórek mieloidalnych w stanach patologicznych, takich jak infekcja zapalna, ciężka choroba hematologiczna, nowotwór, martwica tkanek, ostre odrzucenie przeszczepu, uraz chirurgiczny lub ortopedyczny, choroby mieloproliferacyjne, stosowanie sterydów, a także w ciąży [3].
Do tej pory ręczna mikroskopia liczeniowa była przez długi czas jedyną metodą analizy niedojrzałych granulocytów. Badanie barwionych rozmazów krwi pozwala obliczyć odsetek niedojrzałych granulocytów i wykryć wiele nieprawidłowości morfologicznych. Mikroskopia cyfrowa (CellaVision) pozwala skrócić czas odczytu preparatów, ale dokładność oprogramowania klasyfikującego nadal wymaga obecności człowieka, który sprawdza i koryguje błędnie sklasyfikowane komórki. Dlatego obecnie liczenie leukocytów przeprowadzane jest za pomocą automatycznych analizatorów.
Wreszcie, oznaczenie IMG można wykonać za pomocą wielokolorowej cytometrii przepływowej z użyciem barwników lub przeciwciał do znakowania. Można to osiągnąć, celując w ekspresję CD45, CD11b, CD15 i CD16, ponieważ ich ekspresja różni się na każdym etapie różnicowania granulopoezy. Cytometria przepływowa jest jednak kosztowna i wymaga doświadczonych specjalistów, którzy nie są dostępni 24 godziny na dobę, dlatego jest wykorzystywana głównie do dalszej diagnostyki w przypadku podejrzenia hemopatii.
Badania wskazują, że ręczne metody mikroskopowe nie pozwalają na dokładne i precyzyjne liczenie, ponieważ stale niedoszacowują niedojrzałych granulocytów przy niskich wynikach3. Zautomatyzowane liczenie metodą cytometrii przepływowej można uznać za metodę referencyjną, ponieważ jest ona lepsza od ręcznego mikroskopowego liczenia morfologicznego4.
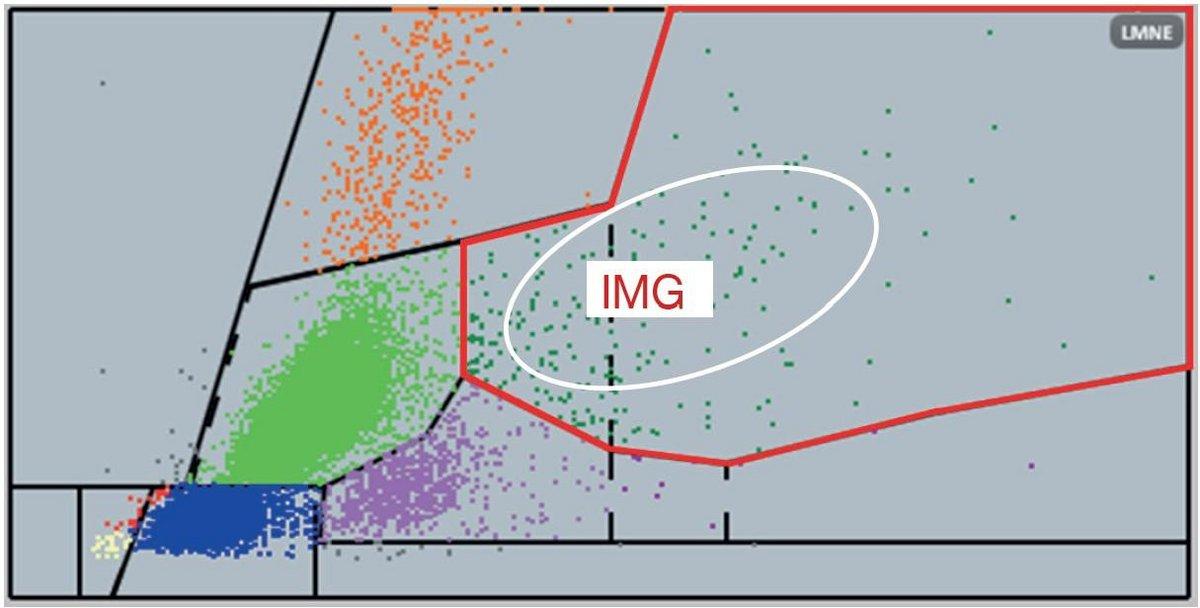
Analizatory hematologiczne HORIBA Medical oferują parametr o nazwie „niedojrzałe granulocyty” (IMG), który pozwala na pełne pokrycie populacji niedojrzałych granulocytów podczas wykonywania rozmazu WBC. Parametr IMG umożliwia laboratoriom klinicznym szybsze i bardziej precyzyjne wykrywanie nieprawidłowych komórek we krwi obwodowej. Populację niedojrzałych granulocytów można łatwo odróżnić na matrycy LMNE za pomocą ciemnozielonych kropek (rysunek 3).
Rysunek 3: Strefa IMG na matrycy LMNE
Zasada detekcji IMG opiera się na cytometrii przepływowej Double Hydrodynamic Sequential System (DHSS). Komórki są wykrywane, liczone i mierzone za pomocą połączenia impedancji i ekstynkcji optycznej. Niedojrzałe granulocyty mają wysoki potencjał rozpraszania światła (złożona zawartość wewnątrzkomórkowa). Niedojrzałe granulocyty (IMG) są wykrywane na podstawie ich większych objętości i zwiększonej liczby granulek, co jest wykrywane za pomocą technologii ekstynkcji optycznej. Progi populacji komórek (niektóre ruchome, a inne nieruchome) wyznaczają granice normy dla prawidłowej morfologii leukocytów.
Zmiany w morfologii danej populacji są oznaczane na macierzy poprzez przesunięcie odpowiadającej jej populacji. HORIBA Medical podjęła próbę wzbogacenia tych dodatkowych informacji dostarczanych przez analizator poprzez określenie przedziału odniesienia dla danej populacji (Tabela 1).
Tabela 1: Tabela zakresów norm dla parametru IMG na podstawie badania HORIBA Medical
Zakresy normy oceniono na podstawie badania 240 próbek krwi (120 mężczyzn i 120 kobiet w wieku > 18 lat) z populacji francuskiej, analizowanych dwukrotnie na jednym aparacie Yumizen H1500 i dwóch Yumizen H2500 zgodnie z normą CLSI C28-A3.6. Pobieranie próbek krwi od mężczyzn i kobiet wykonywano przy użyciu antykoagulantu EDTA.
Próbki przechowywano w temperaturze pokojowej między pobraniem a wykonaniem testu. Zakresy te będą się różnić w zależności od populacji próbki i/lub lokalizacji geograficznej. HORIBA Medical zdecydowanie zaleca, aby każde laboratorium ustaliło własne zakresy wartości prawidłowych na podstawie lokalnej populacji.
Ocena tych zakresów normalnych pozwoliła na zainstalowanie alarmów w systemie, gdy liczba przekroczy tę wartość. Matryca Yumizen LMNE umożliwia wizualizację zarówno w warunkach wysokiej, jak i niskiej wartości IMG (rysunek 4).
Rysunek 4: Niski poziom IMG (po lewej) w porównaniu z wysokim poziomem IMG (po prawej) z matrycy HORIBA Yumizen LMNE
Zautomatyzowane liczenie niedojrzałych granulocytów wykazało wiele korzyści klinicznych w leczeniu chorób i poprawie wyników leczenia pacjentów. IMG działa jako biomarker hematologiczny, który pomaga określić ciężkość zakażenia i ryzyko sepsy u pacjentów nie tylko na oddziale ratunkowym, ale także u pacjentów z wczesnymi objawami infekcji lub zaburzeń szpiku kostnego w przychodniach lekarskich.
Według badania [7], liczba niedojrzałych granulocytów jest wczesnym markerem rozpoznania ostrego zapalenia wyrostka robaczkowego (AA). AA to najczęstszy ból brzucha leczony chirurgicznie, zwany appendektomią. Istnieją dwa typy AA: proste zapalenie wyrostka robaczkowego (SA) bez powikłań oraz powikłane zapalenie wyrostka robaczkowego (CA) z ryzykiem powikłań pooperacyjnych. Wczesne rozróżnienie SA i CA jest niezbędne do wdrożenia odpowiedniego leczenia w celu zmniejszenia pooperacyjnych wskaźników zachorowalności i kosztów leczenia.
Niestety, obecnie stosowane biomarkery, takie jak stosunek neutrofili do limfocytów (NLR), poziom białka C-reaktywnego lub poziom bilirubiny, nie pozwalają na odróżnienie CA od SA.
W tym badaniu Yılmaz Ünal odkrył, że odsetek niedojrzałych granulocytów może służyć do rozróżniania CA i SA, a ich liczba bezwzględna—do odróżniania AA od normalnego zapalenia wyrostka robaczkowego.7
W innym badaniu8, Güngör i wsp. stwierdzili, że liczba niedojrzałych granulocytów jest odpowiednim markerem do przewidywania poważnego zakażenia bakteryjnego (SBI) i jego ciężkości na oddziałach pediatrycznych. Stawka jest wysoka, SBI może zagrażać życiu dzieci z zapaleniem opon mózgowo-rdzeniowych lub zakażeniem dróg moczowych. Do tej pory do diagnozy wykorzystywano wysokiej jakości biomarkery, takie jak białko C-reaktywne (CRP) lub bezwzględna liczba neutrofili (ANC).
Jednak automatyczne liczenie metodą IMG jest szybsze, tańsze, mniej pracochłonne i nie wymaga dodatkowego pobierania krwi. W badaniu stwierdzono, że średni odsetek niedojrzałych granulocytów był wyższy u pacjentów z SBI w porównaniu z pacjentami bez SBI8.
Van der Geest i in. wykazali, że oprócz przydatności na oddziałach pediatrycznych, prognozowanie inwazyjności i ciężkości zakażenia bakteryjnego u pacjenta w stanie krytycznym hospitalizowanego na oddziale intensywnej terapii można ocenić przy użyciu liczby niedojrzałych granulocytów9.
Liczba niedojrzałych granulocytów jest użytecznym markerem do przewidywania stanu zapalnego. Karakulak i wsp. wykazali, że ciężkość i śmiertelność wewnątrzszpitalna ostrego zapalenia trzustki (OZT) mogą korelować z wysokim odsetkiem niedojrzałych granulocytów [10]. Stwierdzili, że odsetek niedojrzałych granulocytów u pacjentów w trakcie hospitalizacji był wyższy w ciężkim OZT i zgonie szpitalnym w porównaniu z pacjentami z łagodnym i umiarkowanym stopniem zaawansowania choroby. Wczesna diagnoza jest kluczowa dla wdrożenia odpowiedniego leczenia, ponieważ 1% pacjentów z OZT umiera w momencie przyjęcia.
Ponadto, w innym badaniu [11], przeprowadzonym przez Huang i wsp., stwierdzono, że „AP zostało uznane za jeden z częstych czynników wyzwalających zespół ostrej niewydolności oddechowej” (ARDS). Wykazano również, że odsetek niedojrzałych granulocytów jest użytecznym biomarkerem umożliwiającym szybką identyfikację pacjentów z AP z wysokim ryzykiem ARDS we wczesnych stadiach choroby w momencie przyjęcia do szpitala [11].
Wreszcie badanie Ayres i in. 12 wykazało, że odsetek niedojrzałych granulocytów może wykluczyć sepsę, gdy we wczesnym stadium choroby wynosi <2% niedojrzałych granulocytów. Sepsa to zespół kliniczny zagrażającej życiu dysfunkcji narządów spowodowany zaburzoną reakcją na zakażenie 13. Sepsa charakteryzuje się rekrutacją niedojrzałych neutrofili do krwiobiegu do 10-krotności, co zwykle określa się jako „przesunięcie w lewo”. Sepsa jest najczęstszą przyczyną zgonów w oddziałach intensywnej terapii, zgodnie z tym artykułem, co sprawia, że jej wczesna diagnoza jest konieczna w celu zastosowania odpowiedniego leczenia antybiotykowego. Posiew krwi jest metodą „złotego standardu”, ale jest droższy i wymaga więcej czasu w porównaniu z liczeniem IMG. 12
W oddziale intensywnej terapii noworodków wczesna sepsa (EOS) jest główną przyczyną zachorowalności i śmiertelności, zgodnie z artykułem Cimenti i in. 14. W badaniu stwierdzają, że „znacznie wyższy odsetek niedojrzałych granulocytów obserwowano u noworodków zakażonych w porównaniu do niezakażonych oraz u noworodków z dodatnimi w porównaniu do ujemnych posiewami krwi” 14. Ponadto badanie to wykazało, że zautomatyzowane liczenie IMG może zastąpić „złoty standard” w diagnostyce zakażenia sepsą noworodków 5.
Automatyczne liczenie niedojrzałych granulocytów dostarcza przydatnych informacji do diagnozowania wczesnej sepsy u noworodków.
Wprowadzenie metody różnicowania WBC wykorzystującej połączenie technologii impedancji i optycznego wygaszania pozwoliło na wykrywanie nieprawidłowych leukocytów we krwi obwodowej.
Dzięki parametrowi IMG, analizatory Yumizen mogą sygnalizować nieprawidłowe poziomy niedojrzałych granulocytów w próbkach pacjentów. Badania wykazały silną korelację między zautomatyzowanym pomiarem niedojrzałych granulocytów a złotymi standardami, takimi jak ręczne liczenie pod mikroskopem. Badania potwierdziły również kliniczną użyteczność tego parametru i technologii w diagnostyce i leczeniu wielu chorób.
Pomiar liczby niedojrzałych granulocytów z wykorzystaniem parametru IMG jest dokładny, wiarygodny i można go uzyskać szybko, bez dodatkowych odczynników, pobierania krwi i bez wymiany sprzętu HORIBA Medical. Wartości IMG można uzyskać bez dodatkowych kosztów w przypadku rozmazu krwinek białych.
Globalne rozwiązanie hematologiczne
Analizator Hematologiczny
Masz pytania lub prośby? Skorzystaj z tego formularza, aby skontaktować się z naszymi specjalistami.